中枢神経系の脱髄疾患の1つに多発性硬化症という疾患があります。
特定疾患に認定される指定難病で、再発を繰り返す大変厄介な病気です。
人種によって発病率に大きな差がありますが、白人に多く、日本での患者数は10万人に8.9人という割合ですが、増加傾向にあります。
今回は、この多発性硬化症(読みは「たはつせいこうかしょう」英語表記で「multiple sclerosis」略して「MS」)について
- 症状
- 原因
- 診断
- 治療
- 予後
などを徹底的にまとめましたので、参考にされてください。
多発性硬化症とは?
脳や脊髄などに硬い病巣が多発する中枢性脱髄疾患です。
男性よりも女性に多い傾向(男女比は1:2.5)にあり、30歳前後を中心として15〜50歳の発症が多くみられます。
多発性硬化症の症状とは?
神経繊維がまだらに損傷されるため、損傷を受けた部位により、様々な症状が出現します。
- 頭痛
- 発熱
- 悪心
- 嘔吐
- 背部痛
- 視覚障害(複視・視力低下)
- 構音障害(ろれつが回らない)
- 感覚異常
- 筋力低下
- 膀胱直腸障害
- 運動麻痺
- 認知障害・・・などなど

ただし症状は一度おさまった(寛解:かんかい 言う)と思っても、再びあらわれる(再発)ことが多く、治ったり良くなったりを繰り返します。
そのため再発寛解型と呼ばれます。
再発寛解型が9割以上を占めますが、それ以外にも、進行性の経過をとる一次進行型もあります。
そのため受診が遅れることがあります。
多発性硬化症の原因は?
- ストレス
- 生活環境
- 外気温(寒い地域の発症が多い)
などが原因として考えられるものの、詳しいことは分かっていません。
黒人にはほとんどおらず、白人に多いという事実があるため、そこに何らかの関連性が考えられています。
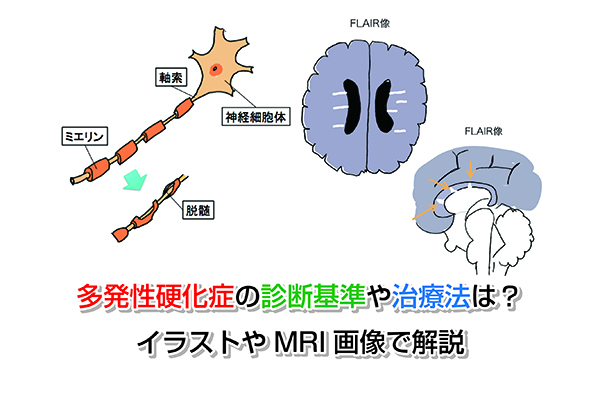
どうしてこれらの症状があらわれるのかというと、それは軸索(じくさく)という脳伝達物質をキャッチし細胞へと伝えるアンテナのような役割をしている部位が関係します。
軸索の表面には下のイラストのようにミエリンという物質によって包まれているんですが、そのミエリンが失われることが原因といわれています。
このことを脱髄(だつずい)といいます。
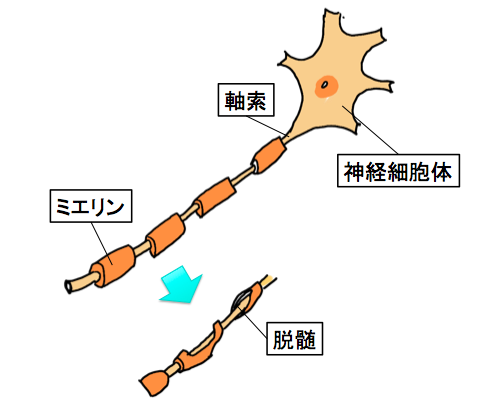
脱髄は、上記でご説明した原因(ストレス・生活環境・外気温など)によって自己免疫が本来攻撃するはずのウイルスや細菌ではなく、ミエリンを攻撃して消失させてしまうためといわれています。
またこれらの原因とは別に、遺伝やウイルス感染ではないかという疑問も持たれていますが、決定的な原因は未だ不明です。
多発性硬化症の診断は?
MRI・髄液検査・神経生理検査などがおこなわれますが、症状が多彩なため、診断にたどり着くまでに、様々な疾患が疑われることも多くあります。
そのため、他の病気との鑑別が重要です。
2010年版MSのマクドナルド診断基準
多発性硬化症の診断基準として国際基準になっている「2010年版MSのマクドナルド診断基準」をご覧下さい。
空間的な多発性(複数の障害部位が存在する場合)は、下記のいずれかを満たせば証明されます。
- 異なる領域による2つの臨床症状
- MRIにおいて特徴的な領域(脳室周囲・皮質直下・テント下・脊髄)の2領域以上に1つ以上の無症候性のT2病変
時間的な多発性(なんども症状を繰り返す場合)は、下記のいずれかを満たせば証明されます。
- 1ヶ月以上の間隔をおいた2つの臨床症状
- 発症時(初回)のMRIと比較して、再検したMRIで新たなT2病変の確認
発症時(初回)のMRIで2つ以上のT2病変があり、1つ以上の造影病変と1つ以上の非造影病変。
一次進行型多発性硬化症は1年間慢性的に進行する症状を示す症例で、下記3つのうちの2つを満たせば診断できます。
- 脳に9個以上のT2病変または脳の4個以上のT2病変とVEP異常
- 2つ以上の脊髄病変
- 髄液オリゴクローナルバンド陽性かIgGインデックスの上昇
この診断基準のもと、画像診断と合わせ診断されます。
MRI画像所見
発生した場所により、様々な特徴が見られます。
以下のような所見がMRIの画像で認められると報告されています。
- ovoid lesion
- isolated U-fiber lesion
- cortical lesion
- T1-black hole
- T1-hyperintense lesion
- enhancing lesion
- callosal-septal interface lesion
- tumefactive MS
それぞれが画像所見なのかは以下の通りです。
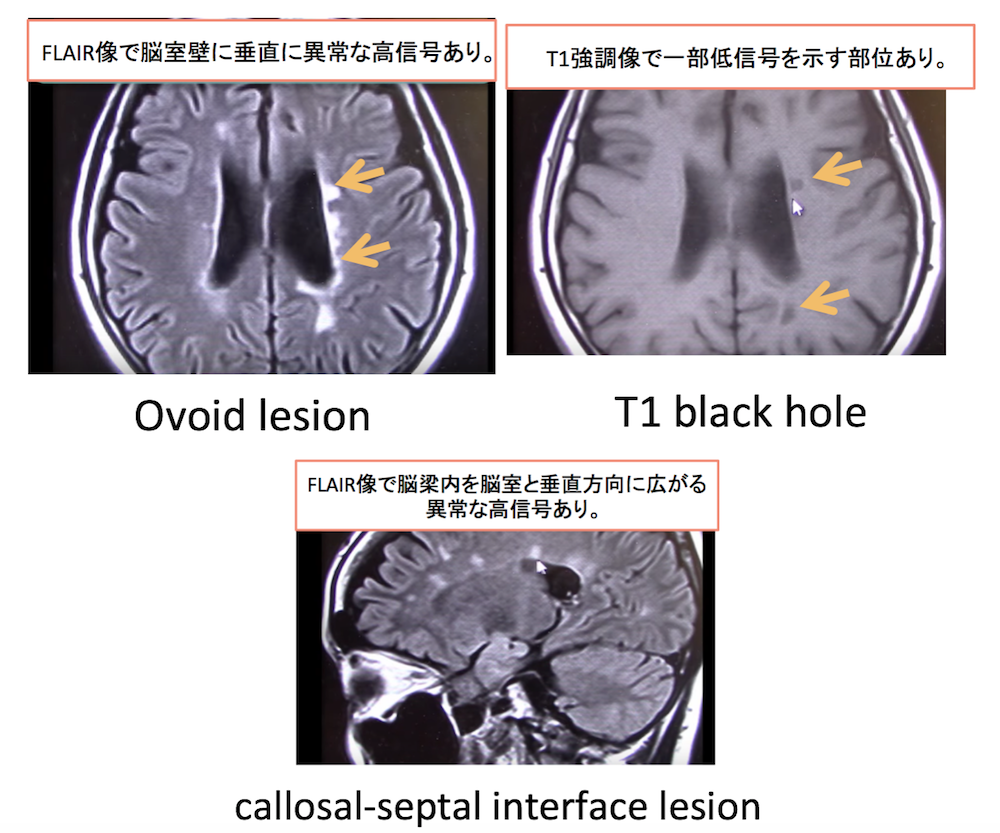
ovoid lesion
側脳室壁に対して垂直方向に伸びる異常な信号です。
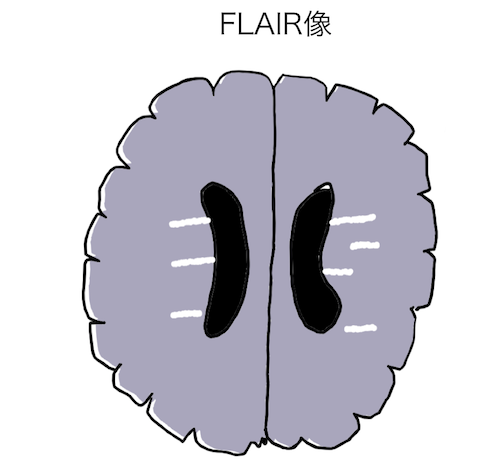
isolated U-fiber lesion
U-fiberと呼ばれる脳の皮質下白質に沿って広がる病変です。
この所見はMSに比較的特異的とされており、McDonald criteriaの空間的多発性に関するMRI基準にも入っています。
cortical lesion
脳の皮質の病変のことです。
T1-black hole
T1強調像で低信号(黒く見える)を示す慢性的な病変のことです。
T1強調像での低信号は、脱髄や軸索の消失を示唆するといわれています。
T1-hyperintense lesion
病変の辺縁がT1強調像で高信号を示すことがあります。この所見があればその部位の活動性が高い傾向にあると言われています。
enhancing lesion
造影剤を用いたMRIで病変部に造影効果を認めることがあります。造影効果があればその部位は活動性が高い傾向にあると言われています。
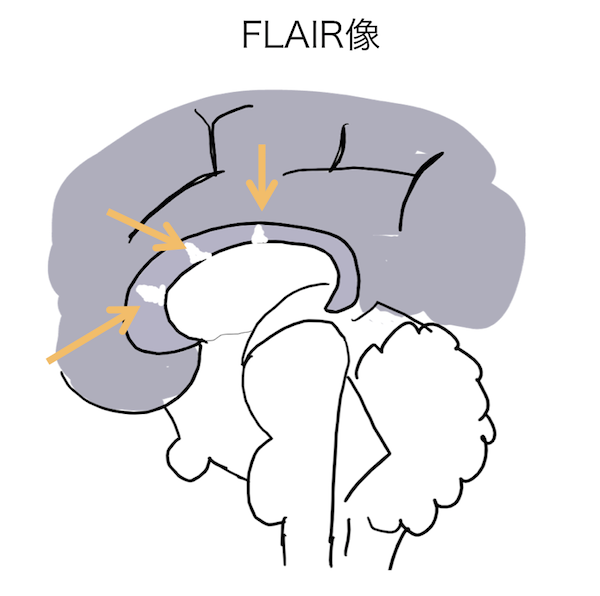
callosal-septal interface lesion
脳梁下部あるいはそこから脳梁内を脳室と垂直方向に広がる病変のことです。この病変を捉えるにFLAIR像の矢状断像が撮影されます。
tumefactive MS
あたかも脳腫瘍かのように見える病変を作ることがあり、それをtumefactive MS(腫瘍様に見える脱髄病変)と呼びます。
この病変は造影剤において造影効果を示しますが、open ring signと言ってリングが途切れて造影されるのが特徴です。
腫瘍の場合はリング状に途切れなく造影されるのが一般です。
症例 40歳代女性
ovoid lesion、T1 black hole、callosal-septal interface lesionを疑う所見あり。MSとしてフォローされています。

多発性硬化症の治療法は?
早期治療が重要で、症状がおさまってる間でも脱髄は続いているため、治療開始が遅れればそれだけ様々な症状があらわれます。
症状が進行すれば、脳萎縮にもつながり、年齢に関係なく認知症のような症状が出現することもあります。
治療としては
- 副腎皮質ステロイド薬
- アフェレーシス
- 安静
が基本となります。
副腎皮質ステロイド薬を大量投与するパルス療法が症状が強い時には有用ですが、この方法で効果がない時にはアフェレーシス(血液浄化療法)が用いられます。
(日本神経学会の多発性硬化症治療ガイドライン2010より)
多発性硬化症の予後は?
治療を行っても、症状がそのまま後遺症として残ることもあります。
一度損傷を受けた脳が元に戻ることはないため、リハビリを必要とします。
ですが、中にはリハビリによって後遺症を軽くし、日常生活に大きな支障がないほど回復された方も多くいます。
最後に
- 脳や脊髄などに硬い病巣が多発する中枢性脱髄疾患
- 損傷を受けた部位により、様々な症状が出現する
- 様々な原因から起こる脱髄が多発性硬化症の原因と考えられているが、繊細は不明
- MRI・髄液検査・神経生理検査などを行い、2010年版MSのマクドナルド診断基準をもとに診断
- 早期治療が大切で、副腎皮質ステロイド薬やアフェレーシスが選択される
- 後遺症が残る可能性がある
まだまだ不明なことの多い疾患ですが、現在様々な新薬が開発段階にあります。
日頃からストレスをためこまず、症状がある時には我慢をせずに「おかしい」と思ったら医療機関を受診し、詳しい検査をすることをオススメします。