CDトキシンとは、クロストリジウム・ディフィシル(Clostridium difficile:CD)という菌が作る毒素のことです。
このCDトキシンが原因となり、下痢などの腸炎症状を起こすことがあり、クロストリジウム・ディフィシル関連腸炎(CDAD:Clostridium difficle-associated diarrhea)と呼ばれます。
CDADは医療関連感染症の一つで、院内で感染する感染症の一つとして重要です。
特に抗菌薬を使い始めたら下痢になったというエピソードで発症することが多いとされます。
せっかく病気を治すために入院した病院で感染症にかかったら本末転倒です。
そこで今回は、このクロストリジウム・ディフィシル感染症の症状、診断方法、感染対策などについてまとめました。
クロストリジウム・ディフィシル(CD)とは?
クロストリジウム・ディフィシル(CD)とは、約2%の健常者にも腸内に存在するグラム陽性偏性嫌気性細菌です。
ただ、このCDがいても正常な腸内細菌叢がいるので、増殖したり、毒素(これをCDトキシンといいます)を排出することができず、問題になることはありません。
ところが、抗菌薬などを使用することにより腸内細菌叢が変化した場合に、このCDが毒素(CDトキシン)を出して猛威を振るうことがあり、これをクロストリジウム・ディフィシル(Clostridium difficile)感染症といいます。
CDトキシンによる症状は?


- 下痢(水様便、粘血便)
- 発熱
- 腹痛
中でも有名なものは下痢です。
CDトキシンは大腸炎を引き起こしますので、下痢は非常に重要な症状ですが、イレウスを起こしている場合はこの症状が見られない場合があります。
またその便は典型的な悪臭があると言われています。
上の3つの症状はいずれも非特異的な症状で、3つの症状が揃わないことも多くあります。
抗菌薬投与のエピソード(投与開始後数日〜数週間で起こることが多い)が非常に重要です。
また採血で白血球が上昇しやすい(50%)のも重要です。
重症化すると
重症化すると上記症状に加えて
- 脱水
- 下血
- 中毒性巨大結腸症
- 腸穿孔
をきたすことがあります。
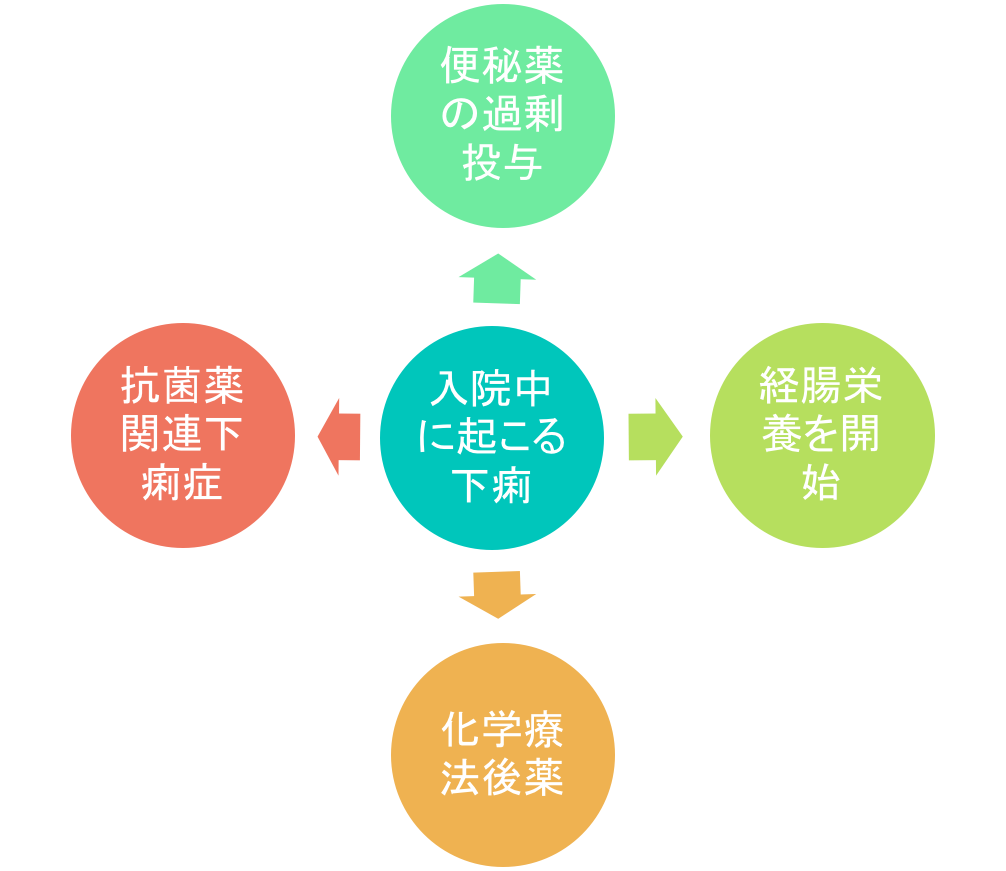
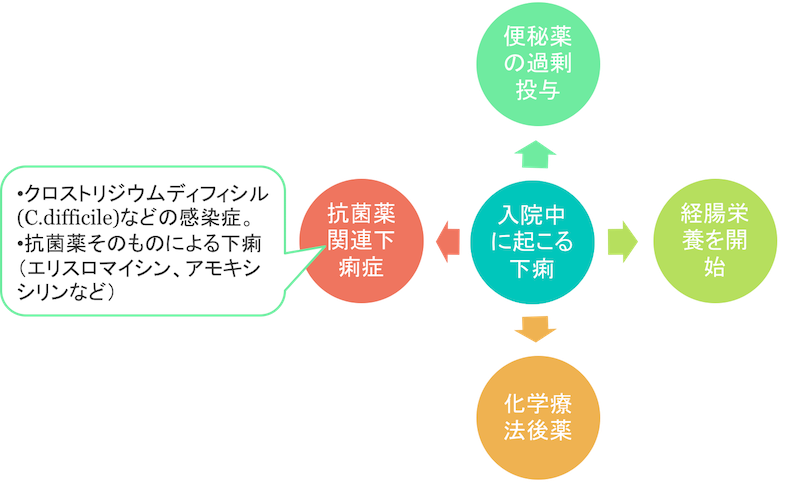
入院中の下痢はCDトキシン感染?


まず、入院中に起こる下痢においては、入院後48時間以上経過して起こる下痢と定義されています。
そして、入院中に起こる下痢についてはまず感染症以外を除外することが重要です。
つまり、
- 便秘薬の過剰投与
- 経腸栄養を開始
- 化学療法後薬
- 抗菌薬関連下痢症
これらの状況があれば、クロストリジウム・ディフィシル(CD)ではなく、これらが原因で下痢を起こしている可能性があります。
これらの感染症以外の可能性を除外した上で、感染症であるクロストリジウム・ディフィシルを疑います。
入院期間が長いほど、感染のリスクは高くなり、1週間入院すると患者の20%に、4週間入院すると患者の50%に無症候性(症状が出ない)の感染が見られると報告されています。(Postgraduate Med,81:367-369,2005)
クロストリジウム・ディフィシル感染症はなぜ起こる?原因は?


抗生剤を投与した際に、腸管内で腸内細菌叢のバランスが破綻します。
そこに嫌気性菌であるClostridium difficile(CD)(の芽胞)を経口感染により摂取し、腸管内で増殖します。
すると腸管内の菌交代現象が起こります。
そして毒素(CDトキシン)を出して大腸の粘膜を攻撃します。
病院のベッドや床などは、Clostridium difficile(CD)(の芽胞)が広く存在しており、感染が広がる(院内感染が起こる)ことがあるわけです。
抗菌薬を投与して起こる下痢症を抗菌薬関連下痢症と言います。
抗菌薬使用時の5%から25%に発生し、その原因は、
- クロストリジウム・ディフィシル(CD)などの感染症。
- 抗菌薬そのものによる下痢(エリスロマイシン、アモキシシリンなど)
などが挙げられます。
感染症の場合、クロストリジウム・ディフィシル以外の菌(C.perfringens、黄色ブドウ球菌、サルモネラなど)でも起こりますが、頻度はクロストリジウム・ディフィシル感染症が多いとされています。
また米国消化器学会のガイドラインによると「2ヶ月前までの抗菌薬の投与」がリスクとなると報告されています。(Am J Gastroenterol,92(5):739-750,1997)
特に抗菌薬を3日以上使っている場合は、そのリスクが2倍以上に上昇します。
以前は偽膜性腸炎とクロストリジウム・ディフィシル感染症がほぼ同義で使われていましたが、クロストリジウム・ディフィシル感染症のうち偽膜性腸炎を示すのは、10%と言われています。
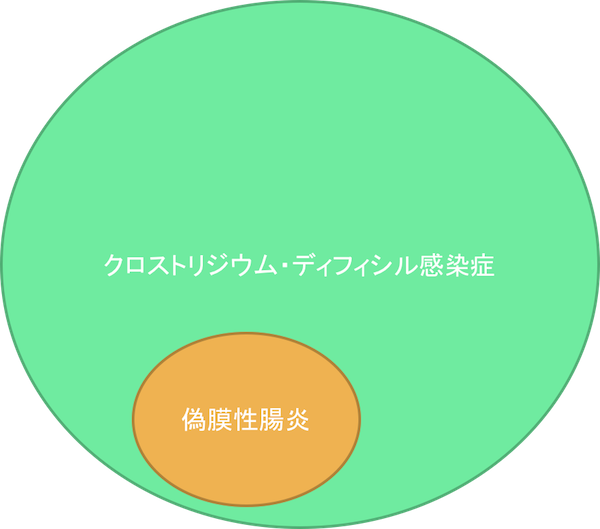
ですので、クロストリジウム・ディフィシル感染症の一部に偽膜性腸炎があるという認識を持ちましょう。

クロストリジウムディフィシル感染症の危険因子
- 抗菌薬使用
- ICU入院
- 高齢
- 免疫抑制療法中
- 基礎疾患が複数ある
- 経鼻胃管留置あり
- 長期の入院中である
- 最近手術をした
- 消化管手術を受けた
- 療養施設入所中である
- クロストリジウムディフィシル感染症の患者と同室に入院している
- 制酸剤(プロトンポンプインヒビター)を使用している。
- 周産期の布陣である。
- 低アルブミン血症
(JAMA 2005;294:2989-95.を引用改変)




クロストリジウムディフィシル感染症を引き起こすことが多い抗菌薬
- キノロン系
- クリンダマイシン
- セフェム系
これらの抗生物質を投与している時の下痢には特に注意が必要です。
ただし、基本的にどんな種類の抗菌薬も原因になりえます。
また抗菌薬だけではなく、NSAIDsや抗がん剤も引き起こすことがあります。

状況証拠から疑うことはできるということです。
ところで、状況証拠以外に診断方法はありますか?

クロストリジウム・ディフィシル感染症の診断は?

診断方法は、以下の3つがあり、これらを組み合わせて行います。
- トキシン検査EIA
- 便培養
- GDH抗原検査

トキシン検査EIA
この検査は特異度が高く、つまり陽性ならば、クロストリジウム・ディフィシル感染症の可能性が極めて高い検査です。
もっとも重視される検査と言えます。
ただし、感度が75%ですので、陰性のときにクロストリジウム・ディフィシル感染症ではないとは言えません。(J Clin Pathol,50(12):996-1000,1997 、J Clin Microbiol,30(5):1085-1088,1992)
便培養
感度特異度とも高くなく、またトキシン検査EIAと異なり、毒素であるトキシンを産生しているかどうかはわからないという欠点もあります。
GDH抗原検査
こちらは特異度は低いですが感度が高いという特徴があり、陰性ならばクロストリジウム・ディフィシル感染症の可能性は低くなります。
ただし、これも便培養と同じで陽性であったときでも毒素であるトキシンを産生しているかどうかはわからないという欠点があります。
実際はこの3つの検査を組み合わせて判断します。
- トキシン検査が陽性→クロストリジウムディフィシル感染症として治療開始。抗菌薬の中止もしくは変更
とトキシン検査が陽性で症状があるときはわかりやすいです。
他の、便培養とGDH抗原検査が陽性であっても、トキシン検査が陰性の場合は、症状などと合わせて総合的に診断することが多いです。
また偽膜性腸炎をきたした場合は、下部消化管内視鏡で多発する黄白色の偽膜が直腸やS状結腸を中心に認められることがあります。

クロストリジウムディフィシル感染症の治療は?
クロストリジウムディフィシル感染症と診断するとまず、
- 使用している抗菌薬の中止あるいは変更
を行います。その上で、クロストリジウムディフィシル感染症に効果的な抗菌薬治療を行います。それが
- メトロニダゾール
- バンコマイシン
という抗菌薬です。
メトロニダゾールは 1.0-1.5g/日(分3もしくは4)、バンコマイシンは0.5-2.0g/日(分4)を共に1−2週間投与します。
他には、毒素吸着剤、免疫グロブリン、プロバイオティクスなども治療に使われます。

関連記事)入院中に起こる感染症としては以下の感染も重要です。
CDトキシンの感染対策は?


クロストリジウムディフィシルはアルコール耐性で、アルコール消毒では感染対策はできません。
感染者と接する際には手袋やエプロンの着用が必要ですし、接した後は、アルコール消毒ではなく石鹸での手洗いが重要となります。
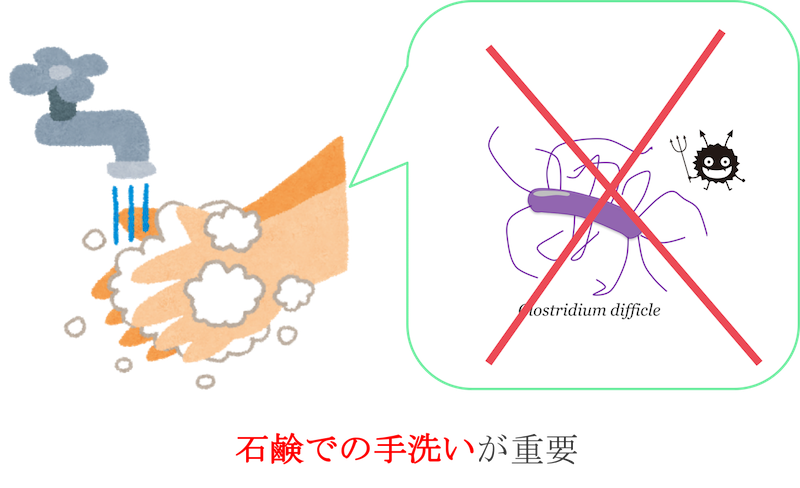
つまり、感染対策としては、
- 患者さんと接する前後で石鹸による手洗いを行う。
- 患者さんにも石鹸による手洗いを行ってもらう。
- 患者さんに使用する道具を固定し、他の患者さんには使わない。
- 患者さんが使用する便器を固定する。
と言ったことが重要となります。
ちなみに、アルコール耐性なのはクロストリジウムディフィシル以外に、有名なのはノロウイルスです。
関連記事)ノロウイルス、嘔吐物の処理方法は?
最後に
今回は、クロストリジウムディフィシルの症状、治療、診断、感染予防についてまとめました。
クロストリジウムディフィシルは医療関連感染症の一つで、下痢を中心とした症状を引き起こします。
入院中に下痢が起こった場合、他の原因を除外した上で、この疾患を疑う必要があります。
またCDトキシンの感染対策にはアルコール消毒ではなく石鹸での手洗いが重要となります。